KEBUTUHAN OKSIGENASI
LAPORAN PENDAHULUAN
KEBUTUHAN OKSIGENASI
A. Konsep Oksigenasi
1. Pengertian Oksigenasi
Oksigenasi
adalah proses penambahan O2 ke dalam system (kimia atau fisika). O2
merupakan gas tidak berwarna dan tidak berbau yang sangat dibutuhkan dalam
proses metabolisme sel. Pernapasan atau respirasi adalah pertukaran gas antara
individu dan lingkungan (Mubarak dkk, 2020).
2. Fungsi Pernapasan
Fungsi
utama pernapasan menurut Mubarak dkk, 2020 adalah untuk memperoleh O2
agar dapat digunakan oleh sel-sel tubuh dan mengeluarkan CO2 yang
dihasilkan oleh sel (Mubarak dkk, 2020).
3. Anatomi dan Fisiologi Sistem Pernapasan
a. Anatomi dan fisiologi saluran pernafasan
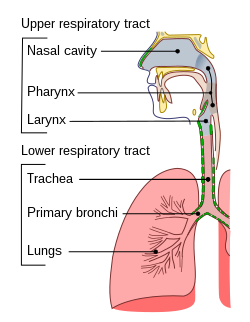
1) Anatomi sistem pernafasan atas
2)
Anatomi sistem pernafasan bawah
b.
Fisiologi
1) Hidung
Sebagai “gerbang
utama” keluar masuknya udara saat bernapas, fungsi hidung sangat penting. Di
lapisan dalam hidung, terdapat rambut-rambut halus, yang fungsinya adalah menyaring
kotoran dari udara yang kamu hirup.
2) Faring
Faring merupakan nama
lain dari tenggorokan bagian atas, berupa tabung yang terletak di belakang
mulut dan rongga hidung, dan menghubungkan keduanya ke trakea (batang
tenggorokan). Fungsi faring dalam sistem pernapasan manusia adalah menyalurkan
aliran udara dari hidung dan mulut, ke trakea.
3) Epiglotis
Epiglotis merupakan
lipatan tulang rawan yang terletak di belakang lidah, tepatnya di atas laring
atau kotak suara. Seperti katup, epiglotis akan terbuka saat bernapas, untuk
memungkinkan udara masuk ke laring, menuju paru-paru. Lalu, saat makan,
epiglotis akan menutup, untuk mencegah makanan dan minuman masuk ke saluran
pernapasan dan menyebabkan tersedak.
4) Laring (Kotak Suara)
Laring atau kotak
suara terletak di bawah persimpangan saluran faring yang membelah menjadi
trakea dan kerongkongan. Organ pernapasan ini memiliki dua pita suara yang
membuka saat bernapas dan menutup untuk memproduksi suara.
Saat bernapas, udara
mengalir melewati dua pita suara yang berimpitan, sehingga menghasilkan
getaran. Getaran inilah yang kemudian menghasilkan suara saat berbicara.
5) Trakea (Batang Tenggorokan)
Fungsi trakea dalam
sistem pernapasan cukup penting, yaitu mengalirkan udara dari dan menuju
paru-paru. Organ ini berbentuk tabung berongga lebar, yang menghubungkan laring
ke bronkus paru-paru.
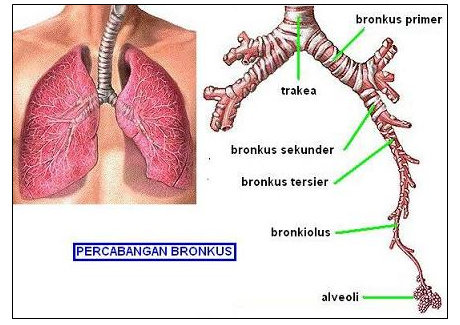
6) Tabung Bronkial
Organ pernapasan ini
berbentuk tabung, dengan silia atau rambut-rambut kecil yang bergerak seperti
gelombang. Gerakan gelombang tersebut akan membawa dahak, lendir, atau cairan
ke atas hingga ke luar tenggorokan.
Fungsi lendir atau
dahak di tabung bronkial adalah untuk mencegah masuknya debu, kuman, atau zat
asing lain agar tidak sampai masuk ke paru-paru.
7) Bronkiolus
Bronkiolus merupakan
cabang dari bronkus yang berfungsi untuk menyalurkan udara dari bronkus ke
alveoli. Bronkiolus juga berfungsi untuk mengontrol jumlah udara yang masuk dan
keluar saat proses pernapasan berlangsung.
8) Paru-Paru
Paru-paru adalah
organ yang berjumlah sepasang, dan terletak di dalam tulang rusuk. Fungsi utama
paru-paru dalam sistem pernapasan adalah untuk menampung udara kaya oksigen,
dan mengalirkannya ke pembuluh darah, untuk disebarkan ke seluruh tubuh.
9) Alveolus
Alveolus adalah
kantong-kantong kecil di dalam paru yang terletak di ujung bronkiolus.
Fungsinya adalah sebagai tempat pertukaran oksigen dan karbon dioksida. Pada
alveolus juga ada kapiler pembuluh darah.
Kemudian, alveolus
akan menyerap oksigen dari udara yang dibawa oleh bronkiolus dan mengalirkannya
ke dalam darah. Setelah itu, karbon dioksida dari sel-sel tubuh mengalir
bersama darah ke alveolus untuk diembuskan keluar.
10) Diafragma
Merupakan dinding otot yang memisahkan rongga dada dan
perut. Ketika melakukan pernapasan perut, diafragma akan bergerak ke bawah dan
menciptakan rongga untuk menarik udara. Organ pernapasan ini juga bisa membantu
memperluas paru-paru (Makarim, 2021).
4. Faktor yang Mempengaruhi Oksigenasi
a. Saraf Otonomik
Pada
rangsangan simpatis dan parasimpatis dari saraf otonom dapat mempengaruhi kemampuan
untuk dilatasi dan konstriksi. Ketika terjadi rangsangan, ujung saraf dapat
mengeluarkan neurotransmitter karena pada saluran pernapasan terdapat reseptor
adrenergic dan reseptor kolinergik.
|
Pengaruh saraf otonomik |
|
Simpatis |
|
Ujung saraf mengeluarkan
neurotransmiter |
|
Noradrenalin |
|
Parasimpatis |
|
Asetilkolin |
|
Bronkodilatasi |
|
Bronkokosntriksi |
Gambar: Pengaruh Saraf
Otonomik terhadap Oksigenasi
b. Hormonal dan Obat
Semua
hormon termasuk derivat katekolamin dapat melebarkan saluran pernapasan. Obat
yang tergolong parasimpatis dapat melebarkan saluran napas, seperti sulfas
atropin, ekstrak beladona dan obat yang menghambat adregenik tipe beta
(khususnya beta-2) dapat mempersempit saluran napas (bronkokonstriksi), seperti
obat yang tergolong beta bloker nonselektif.
c. Alergi pada Saluran Napas
Faktor
yang menimbulkan keadaan alergi, antara lain debu yang terdapat di dalam udara
pernapasan, bulu binatang, serbuk benang sari bunga, kapuk, makanan, dan
lain-lain. Ini menyebabkan bersin. Apabila ada rangsangan di daerah nasal
menyebabkan batuk apabila di saluran napas bagian atas, dan bronkokonstriksi
terjadi pada asma bronkial, dan jika terletak saluran napas bagian bawah
menyebabkan rhinitis.
d. Faktor Fisiologis
Gangguan
pada fungsi fisiologis akan berpengaruh terhadap kebutuhan oksigen seseorang.
Kondisi ini lambat laun dapat mempengaruhi fungsi pernapasannya.
1) Penurunan kapasitas angkut O2
2) Penurunan konsentrasi O2 inspirasi
3) Hipovolemia
4) Peningkatan laju metabolik
5) Kondisi lainnya (seperti kehamilan,
obesitas, trauma, penyakit otot, dan penyakit kronis)
e. Status Kesehatan
Pada
orang yang sehat, sistem pernapasan dapat menyediakan kadar oksigen yang cukup
untuk memenuhi kebutuhan tubuh. Akan tetapi, pada kondisi sakit tertentu,
proses oksigenasi tersebut dapat terhambat sehingga mengganggu pemenuhan
kebutuhan oksigen tubuh. Kondisi tersebut antara lain gangguan pada sistem
pernapasan dan kardiovaskular, penyakit kronis, penyakit obstruksi pernapasan
atas, dan lain-lain.
f. Faktor Perkembangan
Tingkat
perkembangan menjadi salah satu faktor penting yang memengaruhi sistem
pernapasan individu.
1) Bayi prematur
2) Bayi dan anak-anak
3) Anak usia sekolah dan remaja
4) Dewasa muda dan paruh baya
5) Lansia
g. Faktor Perilaku
Perilaku
keseharian individu dapat berpengaruh terhadap fungsi pernapasannya. Status
nutrisi, gaya hidup, kebiasaan berolahraga, kondisi emosional, dan penggunaan
zat-zat tertentu secara tidak langsung akan berpengaruh pada pemenuhan
kebutuhan oksigen tubuh.
1) Nutrisi
2) Olahraga
3) Ketergantungan zat adiktif
4) Emosi
5) Gaya hidup
h. Lingkungan
Kondisi
lingkungan seperti ketinggian, suhu, serta polusi dapat mempengaruhi proses
oksigenasi (Mubarak dkk, 2020).
5. Gangguan pada Masalah Kebutuhan Oksigenasi
a. Perubahan pola napas
Pola
napas mengacu pada frekuensi, volume, irama, dan usaha pernapasan. Pola napas
yang normal (eupnea) ditandai dengan pernapasan yang tegang, berirama, dan
tanpa usaha. Perubahan pola napas yang umum terjadi adalah sebagai berikut.
1) Takipnea dalah frekuensi pernapasan yang
cepat.
2) Bradipnea adalah frekuensi pernapasan yang
lambat kurang lebih sepuluh kali per menit dan abnormal.
3) Apnea adalah henti napas.
4) Hiperventilasi merupakan cara tubuh dalam
mengompensasi peningkatan jumlah oksigen dalam paru agar pernapasan lebih cepat
dan dalam.
5) Hipoventilasi merupakan upaya tubuh untuk
mengeluarkan karbon dioksida dengan cukup yang dilakukan pada saat ventilasi
alveolar.
6) Pernapasan Kussmaul yaitu salah satu jenis
hiperventilasi yang menyertai asidosis metabolic dengan mengeluarkan karbon dioksida
melalui pernapasan yang cepat dan dangkal.
7) Ortopnea adalah ketidakmampuan untuk
bernapas, kecuali dalam posisi tegak atau berdiri.
8) Dispnea merupakan perasaan sesak dan berat
saat pernapasan.
9) Cheyne stokes merupakan siklus pernapasan
yang amplitudonya mula-mula naik kemudian menurun dan berhenti, kemudian mulai
dari siklus baru.
10) Pernapasan paradoksal merupakan pernapasan
dinding paru bergerak berlawanan arah dari keadaan normal.
11) Pernapasan Biot merupakan pernapasan
dengan irama yang mirip dengan Cheyne stokes tetapi amplitudonya tidak teratur.
12) Stridor merupakan pernapasan bising yang
terjadi karena penyempitan pada saluran pernapasan.
b. Hipoksia
Adalah
kondisi Ketika kadar oksigen dalam tubuh (sel) tidak adekuat akibat kurangnya
penggunaan atau pengikatan O2 pada tingkat sel.
c. Obstruksi jalan napas
Baik
total maupun sebagian dapat terjadi di seluruh tempat di sepanjang jalan napas
atau bawah. Obstruksi jalan napas atas (hidung, faring, alring) merupakan suatu
kondisi individu mengalami ancaman pada kondisi pernapasannya terkait dengan
ketidakmampuan batuk secara efektif, yang dapat disebabkan oleh benda asing
yang menyumbat orofaring pada orang yang tidak sadar. Sementara obstruksi jalan
napas bawah meliputi sumbatan total atau Sebagian pada jalan napas bronkus dan
paru.
d. Pertukaran gas
Pertukaran
gas merupakan suatu kondisi individu mengalami penurunan gas baik oksigen
maupun karbon dioksida antara alveoli paru dan system vaskular. Dapat
disebabkan oleh sekresi yang kental atau imobilisasi akibat penyakit system
saraf, depresi susunan saraf pusat, atau penyakit radang pada paru (Mubarak
dkk, 2020).
6. Penatalaksanaan Fisioterapi Dada, Drainase
Postural, dan Terapi Oksigen
Fisioterapi dada dan drainase postural merupakan serangkaian
tindakan keperawatan yang bertujuan membersihkan dan mempertahankan kepatenan
jalan napas. Dalam pelaksanaannya, tindakan tersebut dilakukan atas instruksi
dokter.
a. Fisioterapi dada
Terdiri
atas Tindakan perkusi dan vibrasi. Perkusi adalah Tindakan menepuk-nepuk kulit
dengan tenaga oenuh menggunakan kedua tangan yang dibentuk menyerupai mangkuk
secara bergantian, bertujuan melepaskan sumbatan sekret pada dinding bronkus.
Sementara vibrasi adalah serangkaian getaran kuat yang dihasilkan oleh kedua
tangan yang diletakkan mendatar di atas dada klien, tujuannya untuk
meningkatkan turbulensi udara yang diembuskan sehingga sekret terlepas dari
dinding bronkus.
b. Drainase postural
Adalah
drainase sekret dari berbagai segmen paru dengan memanfaatkan gaya gravitasi.
Posisi yang paling sering digunakan pada prosedur ini adalah posisi untuk
mengeluarkan sekret dari segmen bawah paru. Ini karena segmen atas paru dapat
mengalirkan sekretnya dengan memanfaatkan gaya gravitasi.
Terapi
oksigen diberikan kepada pasien yang mengalami gangguan ventilasi pada seluruh
area paru, pasien dengan gangguan pertukaran gas, serta mereka yang mengalami
gagal jantung dan membutuhkan terapi oksigen guna mencegah hipoksia. Sejumlah
sistem pemberian oksigen tersedia bagi klien di berbagai kondisi, bergantung
pada kebutuhan oksigen klien, kenyamanan, dan tingkat perkembangannya (Mubarak
dkk, 2020).
Indikasi pemberian Oksigen
1.
Gangguan
pernapasan berat (RR > 30 x/mnt)
2.
Hipoperfusi/syok
(TD < 90 mmHg)
3.
Hipoksemia
(SpO2 < 90%)
c. Inhalasi oksigen
Yaitu
memberikan tambahan oksigen pada klien yang membutuhkan. Pemberian oksigen
dapat dilakukan melalui beberapa cara, seperti:
1. Kanula hidung
Dapat memberikan oksigen
dengan aliran 1-6liter/menit dan konsentrasi oksigen sebesar 24-44%.
2. Sungkup muka/masker wajah
a) Sungkup muka sederhana
Aliran oksigen
5-8liter/menit dengan konsentrasi 40-60%
b) Sungkup muka dengan kantung rebreathing
Konsentrasi oksigen
60-80% dengan aliran oksigen 8-12liter/menit.
c) Sungkup muka nonrebreathing memberikan
oksigen sampai 99% dengan aliran yang sama pada kantung rebreathing. Pada
prinsipnya, udara inspirasi tidak tercampur dengan ekspirasi (Mubarak dkk,
2020).
3. Non Invasive Ventilation
Ventilasi
noninvasif merupakan teknik ventilasi mekanis tanpa menggunakan pipa trakea
(endotracheal tube) pada jalan napas.
a) Bag Valve Mask (Ambu Bag)
Bag Valve Mask yang juga dikenal BVM atau Ambubag
adalah alat yang digunakan untuk memberikan tekanan pada sistem pernafasan
pasien yang henti nafas atau yang nafasnya tidak adekuat. Biasanya
pemberian bantuan pernapas menggunakan BVM ini dilakukan jika pemasangan alat
bantu nafas yang lebih advanced (tube endoktrakeal) atau
pemasangan alat bantu nafas definitif lainnya tidak dapat dilakukan. Pemasangan
BVM ini harus sesuai dengan indikasi dan memperhatikan jenis serta ukuran dari
masker dan bag yang dipergunakan pada BVM (sesuai dengan usia seseorang). Untuk
penderita dengan kondisi trauma wajah yang parah, cedera mata terbuka, serta
menggunakan benda asing dalam mulut (kawat gigi atau penggunaan gigi palsu),
sebaiknya dihindari untuk memberikan bantuan pernapasan dengan menggunakan alat
bantu BVM ini (kontraindikasi).
Untuk kadar oksigen yang dapat diberikan melalui BVM ini,
tanpa menggunakan oksigen dari luar kadar oksigen yang dihasilkan oleh BV mini
berkisar antara 21%. Sedangkan untuk penggunaan BVM dengan oksigen tanpa
reservoir, kadar oksigen yang dihasilkan adalah sekitar 40-60% dengan aliran
oksigen 8-10 LPM. Sedangkan untuk BVM yang menggunakan reservoir, kadar oksigen yang dapat dicapai adalah
sekitar 100% dengan aliran oksigen 8-10 LPM.
b)
High Flow Nasal Canul
·
Dapat
memberikan oksigen dengan flow sampai 40-60 L/mnt
·
Disertai
pengatur kelembaban
·
Untuk
mengurangi aerosol
·
Mulai flow
30 L dengan memaksimalkan fiO2
·
Semakin
rendah flow mengurangi aerosol
·
Kateter
harus terfiksasi bagus dan mulut tertutup
4.
Invasive Mechanical Ventilation
Tindakan Invasif adalah suatu tindakan medis
yang langsung dapat mempengaruhi keutuhan jaringan tubuh pasien.
Ventilasi mekanik adalah suatu alat bantu mekanik yang berfungsi memberikan
bantuan nafas pasien dengan cara memberikan tekanan udara positif pada paruparu
melalui jalan nafas buatanadalah suatu alat yang digunakan untuk membantu
sebagian atau seluruh proses ventilasi untuk mempertahankan oksigenasi (
Brunner dan Suddarth, 2002).
d.
Inhalasi uap
Inhalasi uap dengan/tanpa obat adalah menghirup uap dengan/tanpa obat
melalui saluran pernapasan bagian atas. Tujuannya
agar sekret menjadi lebih encer dan mudah dikeluarkan, pernapasan menjadi lebih
lega, dan selaput lendir pada saluran napas menjadi tetap lembap.
B. Konsep Asuhan Keperawatan
1. Pengkajian
Pengkajian keperawatan untuk status oksigenasi
meliputi riwayat keperawatan, pemeriksaan fisik, dan pemeriksaan diagnostik
a. Riwayat Keperawatan
Riwayat
keperawatan untuk status oksigenasi meliputi pengkajian sebagai berikut.
1) Masalah pada pernapasan (dulu dan
sekarang)
2) Riwayat penyakit atau masalah pernapasan
a) Nyeri
b) Paparan lingkungan atau geografi
c) Batuk
d) Bunyi napas mengi
e) Faktor risiko penyakit parub (misal
perokok aktif/pasif)
f) Frekuensi infeksi pernapasan
g) Masalah penyakit paru masa lalu
h) Penggunaan obat
3) Adanya batuk dan penanganan
4) Kebiasaan merokok
5) Masalah pada fungsi sistem kardiovaskular
(kelemahan, dispnea)
6) Faktor risiko yang memperberat masalah oksigenasi
a) Riwayat hipertensi, penyakit jantung, atau
penyakit CVA
b) Merokok
c) Usia paruh baya atau lanjut
d) Obesitas
e) Diet tinggi lemak
f) Peningkatan kolesterol
7) Riwayat penggunaan medikasi
8) Stresor yang dialami
9) Status atau kondisi kesehatan
b. Pemeriksaan Fisik
Untuk menilai status oksigenasi klien,
perawat menggunakan keempat teknik pemeriksaan fisik, yaitu inspeksi, palpasi,
auskultasi, dan perkusi.
1) Inspeksi. Pada saat inspeksi perawat
mengamati tingkat kesadaran klien, penampilan umum, postur tubuh, kondisi kulit
dan membran mukosa, dada (kontur rongga interkosta, diameter anteriorposterior
[AP], struktur toraks, pergerakan dinding dada), pola napas (frekuensi dan
kedalaman pernapasan, durasi inspirasi dan ekspirasi), ekspansin dada secara
umum, adanya sianosis, adanya deformitas dan jaringan parut pada dada, dan
lain-lain.
2) Palpasi. Palpasi dilakukan dengan
meletakkan tumit tangan pemeriksa mendatar di atas dada pasien. Saat palpasi,
perawat menilai adanya fremitus taktil pada dada dan punggung pasien dengan memintanya
menyebutkan “tujuh-tujuh” secara berulang. Jika pasien mengikuti instruksi
tersebut secara tepat, perawat akan merasakan adanya getaran pada telapak
tangannya. Normalnya, fremitus taktil akan terasa pada individu yang sehat, dan
akan meningkat pada kondisi konsolidasi. Selain itu, palpasi juga dilakukan
untuk mengkaji temperatur kulit, pengembangan dada, adanya nyeri tekan, thrill,
titik impuls maksimum, abnormalitas massa dan kelenjar, sirkulasi perifer,
denyut nadi, pengisian kapiler, dan lain-lain.
3) Perkusi. Secara umum, perkusi dilakukan
untuk menentukan ukuran dan bentuk organ dalam serta untuk mengkaji adanya
abnormalitas, cairan, atau udara di dalam paru. Perkusi sendiri dilakukan
dengan menekankan jari tengah (tangan nondominan) pemeriksa mendatar di atas
dada pasien. Kemudian jari tersebut diketuk-ketuk dengan menggunakan ujung jari
tengah atau jari telunjuk tangan sebelahnya. Normalnya, dada menggunakan bunyi
resonan atau gaung perkusi. Pada penyakit tertentu (misal pneumotoraks, emfisema),
adanya udara pada dada atau paru-paru menimbulkan bunyi hipersonan atau bunyi
drum. Sementara bunyi pekak atau kempis terdengar apabila perkusi dilakukan di
atas area yang mengalami atelektasis.
4) Auskultasi. Untuk mendapatkan hasil yang
lebih valid dan akurat, auskultasi sebaiknya dilakukan lebih dari satu kali.
Pada pemeriksaan fisik paru, auskultasi dilakukan untuk mendengarkan bunyi
napas vesikular, bronkial, bronkovesikular, rales, ronki, juga untuk
mengetahui adanya perubahan bunyi napas serta lokasi dan waktu terjadinya.
c. Pemeriksaan Diagnostik
Pemeriksaan diagnostik dilakukan untuk
mengkaji status, fungsi, dan oksigenasi pernapasan pasien. Beberapa jenis
pemeriksaan diagnostik antara lain sebagai berikut.
1) Penilaian ventilasi dan oksigenasi: uji
fungsi paru, pemeriksaan gas darah arteri, oksimetri, pemeriksaan darah
lengkap, dan lain-lain.
2) Tes struktur sistem pernapasan: sinar-X
dada, bronkoskopi, scan paru.
3) Deteksi abnormalitas sel dan infeksi
saluran pernapasan: kultur kerongkongan, sputum, uji kulit, torakosentesis
(Mubarak dkk, 2020).
2. Diagnosa Keperawatan pada Gangguan
Pernapasan (Nanda, 2003)
a. Ketidakefektidan bersihan jalan napas
b. Ketidakefektifan pola napas
c. Penurunan curah jantung
d. Gangguan pertukaran gas
e. Risiko infeksi
f. Intoleransi aktivitas
3. Rencana Tindakan Keperawatan pada Gangguan
Pernapasan
Tujuan asuhan keperawatan untuk klien dengan masalah
oksigenasi adalah untuk mempertahankan kepatenan jalan napas, meningkatkan
kenyamanan dan kemudahan saat bernapas, mempertahankan dan meningkatkan ventilasi
dan oksigenasi paru, meningkatkan kemampuan untuk berpartisipasi dalam
aktivitas fisik, serta mencegah berbagai risiko yang terkait dengan masalah
oksigenasi (misal kerusakan jaringan, gangguan keseimbangan asam-basa, sinkope,
dan lain-lain).
a. Ketidakefektifan Bersihan Jalan Napas
Ketidakefektifan bersihan
jalan napas yang berhubungan dengan:
1) Sekret yang berlebihan dan kental,
sekunder akibat (infeksi, inflamasi, alergi, merokok, penyakit jantung, atau
paru),
2) Imobilitas, stasis sekret, dan batuk tak-efektif,
sekunder akibat (penyakit pada SSP, depresi SSP/trauma kepala, cedera
serebrovaskular),
3) Supresi reflek batuk, sekunder akibat
(sebutkan),
4) Efek trakeostomi (perubahan sekret),
5) Imobilitas, sekunder akibat (pembedahan
atau trauma, nyeri, ansietas; kelemahan, gangguan persepsi/kognitif),
6) Kelembapan yang sangat tinggi atau sangat
rendah,
7) Terpajan udara dingin, tertawa, menangis,
allergen, merokok.
Kriteria
Hasil
Individu
tidak akan mengalami aspirasi
Indikator
1) Memperlihatkan upaya batuk yang efektif
dan peningkatan pertukaran gas.
2) Menjelaskan rasional intervensi untuk
meningkatkan batuk.
Intervensi
Umum
Mandiri
1) Kaji faktor penyebab (missal batuk tidak
efektif, nyeri, sekret yang kental, kelemahan, dan lain-lain).
2) Kurangi atau hilangkan faktor penyebabnya.
3) Ajarkan klien tentang metode batuk efektif
yang benar.
a) Bernapas yang dalam dan pelan sambal
meninggikan badan setinggi mungkin.
b) Gunakan pernapasan diafragma.
c) Tahan napas selama 3-5 detik dan kemudian
dengan perlahan keluarkan melalui mulut semaksimal mungkin (tulang rusuk baeah
dan abdomen harus cekung ke dalam).
d) Ambil napas kedua kali, tahan, keluarkan
perlahan, dan batukkan dengan kekuatan penuh dari dada (bukan dari belakang
mulut atau tenggorokan), lakukan batuk pendek yang kuat sebanyak dua kali.
4) Lakukan fisioterapi dada dan drainase
postural sesuai kebutuhan.
5) Jika ada nyeri, berikan obat pereda nyeri
sesuai kebutuhan.
6) Sesuaikan pemberian dosis analgesik dengan
sesi latihan batuk (misal berikan dosis ½– 1 jam sebelum latihan batuk).
7) Tentukan waktu ketika klien terlihat
paling bebas dari rasa nyeri, yakni saat tingkat kesadaran dan penampilan
fisiknya optimal. Saat itu merupakan waktu yang tepat untuk melakukan latihan
napas dan batuk aktif.
8) Pastikan bahwa latihan batuk dilakukan
pada puncak periode kenyamanan setelah pemberian analgesik, bukan pada puncak
rasa kantuk.
9) Pertahankan posisi tubuh yang baik untuk
mencegah nyeri atau ceder otot.
10) Jika sekret kental, pertahankan hidrasi
yang adekuat (tingkatkan asupan cairan hingga 2-3 kali sehari jika tidak ada
kontraindikasi).
11) Pertahankan kelembapan udara inspirasi
yang adekuat.
12) Jika batuk kronis, minimalkan iritan pada
udara inspirasi (misal debu, alergen).
13) Izinkan klien beristirahat setelah
berlatih batuk dan sebelum makan.
14) Berikan periode istirahat yang tidak
terganggu.
15) Berikan obat yang telah
diresepkan—depresan batuk, ekspektoran—sesuai instruksi dokter (tunda pemberian
makan dan minum sesaat setelah pemberian obat untuk mendapatkan hasil yang
terbaik).
16) Redakan iritasi membran mukosa dengan
memberikan kelembapan (hirup uap dari shower, atau duduk di atas baskom
yang berisi air yang beruap dengan meletakkan handuk di atas kepala guna
mengencerkan sekret dan melegakan membran).
Kolaborasi
1) Kolaborasikan dengan dokter untuk tindakan
suction guna mempertahankan kepatenan jalan napas.
2) Kolaborasikan dengan dokter untuk
pemberian oksigen melalui masker, kanula hidung, dan transtrakea guna
mempertahankan dan meningkatkan oksigenasi.
Rasional
1) Batuk yang tidak terkontrol dapat
menyebabkan kelelahan dan tidak efektif, dan bisa menyebabkan bronkitis.
2) Latihan napas dalam dapat melebarkan jalan
napas, menstimulasi produk surfaktan, dan mengembangkan permukaan jaringan paru
sehingga meningkatkan pertukaran gas. Batuk dapat mengencerkan sekret dan
mendorongnya ke bronkus untuk dikeluarkan atau diisap. Pada beberapa klien,
pernapasan huffing mungkin efektif dan tidak terlalu menyakitkan.
3) Duduk pada posisi tegak menyebabkan
organ-organ abdomen terdorong menjauhi paru, akibatnya pengembangan paru
menjadi lebih besar.
4) Pernapasan diafragma mengurangi frekuensi
pernapasan dan meningkatkan ventilasi alveolar.
5) Sekret yang kental sulit untuk dikeluarkan
dan dapat menyebabkan henti mukus; kondisi ini dapat menyebabkan atelektasis.
6) Sekret harus cukup encer agar mudah
dikeluarkan.
7) Nyeri atau rasa takut akan nyeri dapat
melelahkan dan menyakitkan. Dukungan emosional menjadi semangat bagi klien, air
hangat dapat membantu relaksasi.
b. Ketidakefektifan Pola Napas
Ketidakefektifan
pola napas yang berhubungan dengan:
1) Sekret yang berlebihan dan kental,
sekunder akibat (infeksi, inflamasi, alergi, merokok, penyakit jantung atau
paru),
2) Imobilitas, stasis sekret, dan batuk
tak-efektif, sekunder akibat (penyakit pada SSP; depresi SSP/trauma kepala;
cedera serebrovaskular),
3) Supresi refleks batuk, sekunder akibat
(sebutkan),
4) Efek trakeostomi (perubahan sekret),
5) Imobilitas, sekunder akibat (pembedahan
atau trauma, nyeri, ansietas, kelemahan, gangguan persepsi/kognitif),
6) Kelembapan yang sangat tinggi atau sangat
rendah,
7) Terpajan udara dingin, tertawa, menangis,
alergen, merokok.
Kriteria
Hasil
Pola
napas efektif, bunyi napas normal, TTV dalam batas normal, ekspansi paru
mengembang.
Indikator
a. Memiliki RR dalam batas normal
dibandingkan nilai dasar (8-24 kali/menit).
b. Mengekspresikan redanya (atau membaiknya)
perasaan sesak napas.
c. Menyebutkan faktor penyebab berikut cara
untuk mencegah atau mengatasinya.
Intervensi
Umum
1) Kaji riwayat gejala meliputi episode
sebelumnya (kapan, di mana, bagaimana situasinya).
2) Kaji faktor penyebab (organik, psikologik,
emosional, kebiasaan bernapas yang salah).
3) Jelaskan penyebab ketidakefektifan pola
napas kepada klien.
4) Jika rasa takut atau panik merupakan
pencetus, singkirkan penyebab ketakutan, jika memungkinkan.
5) Alihkan perhatian klien agar tidak
memikirkan kecemasannya dengan meminta klien mempertahankan kontak mata dengan
Anda (atau mungkin dengan orang lain yang dia percaya).
6) Pertimbangkan penggunaan kantong kertas
sebagai alat untuk menghirup kembali udara ekspirasi (CO2 yang
dikeluarkan akan dihirup kembali sehingga akan memperlambat laju pernapasan).
7) Yakinkan klien bahwa dia bisa mengontrol
pernapasannya, dan bahwa anda akan membantunya.
8) Ajarkan teknik pengontrolan napas
(misalnya pernapasan bibir) atau konsultasikan dengan ahli terapi pernapasan
untuk memperoleh latihan guna memperbaiki pola napas yang salah.
Rasional
1) Intervensi berfokus pada upaya
memperlambat pola pernapasan dan mengajarkan klien untuk mengontrol responnya.
2) Menenangkan klien yang mengalami sesak
napas dengan mengatakan bahwa berbagai tindakan tengah diambil untuk mengatasi
situasi tersebut adalah intervensi yang penting untuk mengurangi kepanikan dan
menurunkan gejala yang ada.
c. Pola Napas Tidak Efektif Berhubungan
dengan Kelumpuhan Otot Diafragma
Intervensi
1) Pertahankan jalan napas; posisi kepala
tanpa gerak.
2) Lakukan pengisapan lendir bila perlu.
Catat jumlah, jenis, dan karakteristik sekret.
3) Kaji fungsi pernapasan.
4) Auskultasi suara napas.
5) Observasi warna kulit.
6) Kaji distensi perut dan spasme otot.
7) Anjurkan pasien untuk minum minimal 2.000
cc/hari.
8) Lakukan pengukuran kapasitas vital, volume
tidal, dan kekuatan pernapasan.
9) Pantau analisis gas darah.
10) Berikan oksigen dengan cara yang tepat.
11) Lakukan fisioterapi napas.
Rasional
1) Pasien dengan cedera servikalis akan
membutuhkan bantuan untuk mencegah aspirasi/mempertahankan jalan napas.
2) Jika batuk tidak efektif, pengisapan
dibutuhkan untuk mengeluarkan sekret, dan mengurangi risiko infeksi pernapasan.
3) Trauma pada servikal 5-6 menyebabkan
hilangnya fungsi pernapasan secara parsial, karena otot pernapasan mengalami
kelumpuhan.
4) Hipoventilasi biasanya terjadi atau
menyebabkan akumulasi sekret yang berakibat pneumonia.
5) Menggambarkan adanya kegagalan pernapasan
yang memerlukan tindakan segera.
6) Kelainan penuh pada perut disebabkan
karena kelumpuhan diafragma.
7) Membantu mengecerkan sekret, meningkatkan
mobilisasi sekret sebagai ekspektoran.
8) Menentukan fungsi otot-otot pernapasan.
Pengkajian terus-menerus untuk mendeteksi adanya kegagalan pernapasan.
9) Mengetahui adanya kelainan fungsi
pertukaran sebagai contoh, hiperventilasi PaO2 rendah dan PaCO2
meningkat.
10) Metode dipilih sesuai dengan keadaan
insufisiensi pernapasan.
11) Mecegah sekret tertahan (Mubarak dkk,
2020).
DAFTAR
PUSTAKA
Mubarak,
Wahit Iqbal dkk. (2020). Buku Ajar Ilmu Keperawatan Dasar Buku 2.
Jakarta: Salemba Medika.
Makarim,
dr. Fadhli
Rizal. (2021). Mengenal Fungsi Organ Pernapasan Manusia. Diakses
pada 5 Oktober 2021, dari https://www.halodoc.com/artikel/mengenal-fungsi-organ-pernapasan-manusia
Maehcarenda,
dr. Aldy
Valentino. (2017). Pemberian BVM. Diakses pada 5 Oktober
2021, dari https://www.alodokter.com/komunitas/topic/bvm
Andini,
N. A. (2020). Literature Review: Efektivitas Penggunaan High Flow Nasa
Cannula (HFNC) pada Pasien Gagal Napas Akut. (Karya Tulis Ilmiah untuk
Memperoleh Gelar Profesi Ners, Stikes Panakkukang, 2020). Diakses dari https://stikespanakkukang.ac.id/assets/uploads/alumni/da72956e371ed248c6ca6e82ab0b6aa2.pdf
Rogayah
F, Fitriani F, Rasmin M. (2009). Jurnal Respirologi Indonesia. Ventilasi
Noninvasif (Non-invasive Ventilation/NIV),29(3). Diakses pada 5 Oktober
2021, dari http://arsip.jurnalrespirologi.org/ventilasi-noninvasif-non-invasive-ventilationniv/
Komentar
Posting Komentar